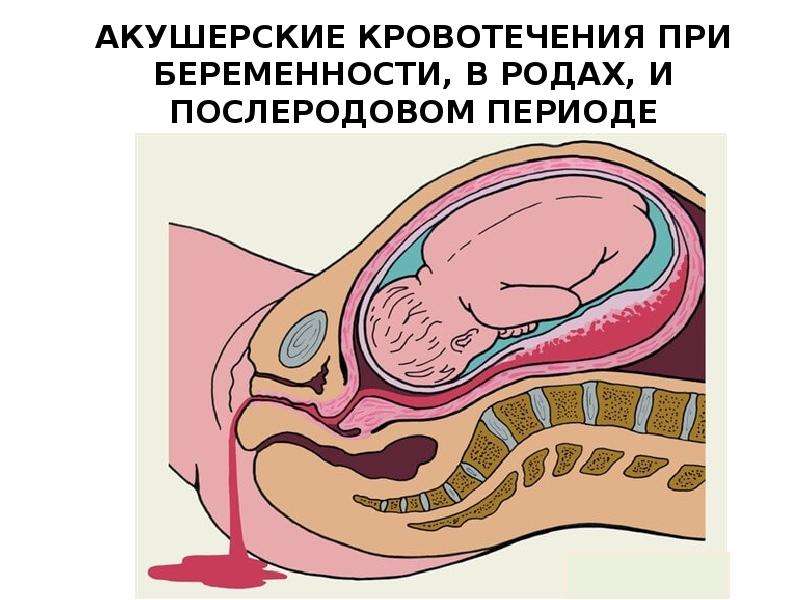
Презентация Акушерские кровотечения при беременности, в родах, и послеродовом периоде. Геморрагический шок и синдром ДВС онлайн
На нашем сайте вы можете скачать и просмотреть онлайн доклад-презентацию на тему Акушерские кровотечения при беременности, в родах, и послеродовом периоде. Геморрагический шок и синдром ДВС абсолютно бесплатно. Урок-презентация на эту тему содержит всего 38 слайдов. Все материалы созданы в программе PowerPoint и имеют формат ppt или же pptx. Материалы и темы для презентаций взяты из открытых источников и загружены их авторами, за качество и достоверность информации в них администрация сайта не отвечает, все права принадлежат их создателям. Если вы нашли то, что искали, отблагодарите авторов - поделитесь ссылкой в социальных сетях, а наш сайт добавьте в закладки.
Презентации » Здоровье и Медицина » Акушерские кровотечения при беременности, в родах, и послеродовом периоде. Геморрагический шок и синдром ДВС
Оцените!
Оцените презентацию от 1 до 5 баллов!
- Тип файла:ppt / pptx (powerpoint)
- Всего слайдов:38 слайдов
- Для класса:1,2,3,4,5,6,7,8,9,10,11
- Размер файла:1.27 MB
- Просмотров:209
- Скачиваний:6
- Автор:неизвестен
Слайды и текст к этой презентации:
№3 слайд

Содержание слайда: Акушерские кровотечения в период беременности.
Акушерские кровотечения в период беременности.
Основные причины кровотечений в I половину
(до 22 недель)
беременности:
1) самопроизвольный выкидыш;
2) прерывание эктопической беременности с разрывом плодовместилища (трубная, яичниковая, шеечная и шеечно-перешеечная беременность);
3) трофобластическая болезнь (пузырный занос);
4) кровотечение из мягких тканей родовых путей: травматическое повреждение; варикозное расширение вен влагалища, вульвы, промежности; эрозия, эрозированный эктропион, эктопия шейки матки, полипы цервикального канала; рак шейки матки.
№4 слайд


Содержание слайда: * САМОПРОИЗВОЛЬНЫЙ ВЫКИДЫШ
это самопроизвольное прерывание беременности до достижения плодом жизнеспособного гестационного срока.
В соответствие с определением ВОЗ, выкидышем является самопроизвольное изгнание или экстракция эмбриона (плода) маcсой до 500 г, что соответствует гестационному возрасту менее 22 недель беременности.
№5 слайд


Содержание слайда: Факторы, связанные с ранней потерей беременности
- Поздний возраст матери (в возрасте от 20 до 30 лет риск самопроизвольного выкидыша составляет 9-17%, в 35 лет - 20%, в 40 лет - 40%, в 45 лет - 80%)
- Употребление алкоголя (умеренное)
- Использование кофеина (дозозависимый эффект: 4-5 чашек кофе, или более 100 мг кофеина)
- Курение (более 10 сигарет в день)
- Употребление кокаина
- Хронические заболевания матери: антифосфолипидный синдром, тромбофилии, синдром поликистозных яичников, заболевания щитовидной железы, некорригированный сахарный диабет, возможно, целиакия (энтеропатия, связанная с повреждением ворсинок тонкой кишки)
- Инфекции у матери: листериоз, сифилис, хламидии, токсоплазмоз; микоплазмы или уреаплазмы влагалища (противоречивые данные)
- Препараты: итраконазол (противогрибковое средство), метотрексат (цитостатик), нестероидные противовоспалительные препараты (нарушают процессы имплантации за счет угнетения синтеза простагландинов), ретиноиды (оказывают тератогенный эффект), пароксетин и венлафаксин (антидепрессанты с сильным противотревожным действием)
№6 слайд


Содержание слайда: - Ожирение
- Ожирение
- Предыдущая потеря беременности на раннем сроке (риск последующей потери беременности у женщин с одним самопроизвольным выкидышем в анамнезе риск составляет 18-20%, после двух выкидышей он достигает 30%, после трех выкидышей - 43%. Для сравнения: риск выкидыша у женщин, предыдущая беременность у которых закончилась успешно, составляет 5%)
- Аномалии и органические заболевания половых органов: врожденные аномалии матки, миома матки, операции на шейке матки, внутриматочные синехии
Токсины и профессиональные вредности: ионизирующее излучение, пестициды, вдыхание анестезиологических газов
- Лихорадка (гипертермия) (повышение температуры тела более 37,7 град. С приводит к увеличению частоты ранних самопроизвольных выкидышей).
- Непосредственная травма плодного яйца (НЕ ТУПАЯ ТРАВМА ЖИВОТА)
- Дефицит фолиевой кислоты (повышается риск самопроизвольного выкидыша с 6 до 12 нед. беременности, что обусловлено большей частотой формирования аномального кариотипа плода).
№7 слайд


Содержание слайда: Факторы, которые ошибочно ассоциируют с ранней потерей
беременности
- Авиаперелеты.
- Тупая травма живота.
- Использование контрацептивных средств до беременности (включая оральные контрацептивы, внутриматочные средства, имплантаты, спермициды).
- Физические упражнения (при условии, если женщины продолжают физические упражнения, которые делали до наступления беременности).
- Вакцинация против вируса папилломы человека (бивалентная вакцина 16/18).
- Сексуальная активность.
- Стресс.
- Предыдущие аборты по желанию женщины в первом триместре беременности
№8 слайд


Содержание слайда: Основные причины кровотечений во II половину (до 22 недель)
беременности:
1) предлежание плаценты ( placenta preavia)
2) преждевременная отслойка нормально расположенной плаценты (ПОНРП);
3) разрыв матки вследствие гистопатических изменений миометрия – рубец на матке:
а) после операции кесарево сечение;
б) после резекции или иссечения трубного маточного угла при интерстициальной трубной беременности;
№9 слайд


Содержание слайда: в) после консервативной миомэктомии со вскрытием полости матки;
в) после консервативной миомэктомии со вскрытием полости матки;
г) после перфораций стенки матки во время проведения искусственного аборта или диагностических манипуляций на матке (гистероскопия, гистерография, зондирование полости матки);
4) кровотечение из мягких тканей родовых путей, в т.ч. и травматического происхождения: варикозное расширение вен влагалища, вульвы, промежности; фоновые процессы и рак шейки матки.
№10 слайд


Содержание слайда: 1) ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ - это состояние у беременных женщин, при котором плацента перекрывает выход из полости матки (0,5-0,8% от общего числа родов).
Клинические признаки предлежания плаценты:
возможны эпизоды кровотечений без болевого синдрома и повышенного тонуса матки;
в основе кровотечения лежит отслойка плаценты от стенок матки вследствие растяжения нижнего сегмента в процессе беременности, а затем быстрого развёртывания его во время родов
наружное кровотечение алой кровью, визуальный объем кровопотери соответствует состоянию больной;
высокое расположение предлежащей части плода или неправильное его положение;
развитие признаков страдания плода, степень дистресса плода соответствует объему наружной кровопотери.
указания на наличие еще в I триместре кровянистых выделений из влагалища (тревожный сигнал глубокого внедрения хориона в подлежащие ткани матки с разрушением сосудов)
№11 слайд


Содержание слайда: ВАРИАНТЫ ПРЕДЛЕЖАНИЯ
1) центральное, при котором плацента располагается в нижнем сегменте и полностью перекрывает внутренний маточный зев;
2) боковое, при котором плацента частично располагается в нижнем сегменте и не полностью перекрывает внутренний зев;
3) краевое, когда плацента также располагается в нижнем сегменте, достигая краем внутреннего зева
№13 слайд


Содержание слайда: Факторы, предрасполагающие к
предлежанию плаценты – разнообразные патологические изменения матки
травмы
заболевания, сопровождающиеся атрофическими, дистрофическими изменениями эндометрия
истмико-цервикальная недостаточность.
генитальный инфантилизм,
эндокринопатии,
рубцы на матке,
миома
№14 слайд


Содержание слайда: ДИАГНОСТИКА
при наружном акушерском обследовании часто выявляют поперечное или косое положение плода, тазовое предлежание, высокое расположение предлежащей части.
данные УЗИ,
сроки возникновения основного клинического симптома – кровотечения.
При любом кровотечении во второй половине беременности – влагалищное исследование проводится только в условиях развернутой операционной.
В зависимости от вида предлежания плаценты наружное кровотечение возникает чаще всего:
при полном предлежании – с 16-20 недель до родов; при неполном предлежании – в течение III триместра беременности и в родах;
при низком расположении плаценты – в родах.
№16 слайд
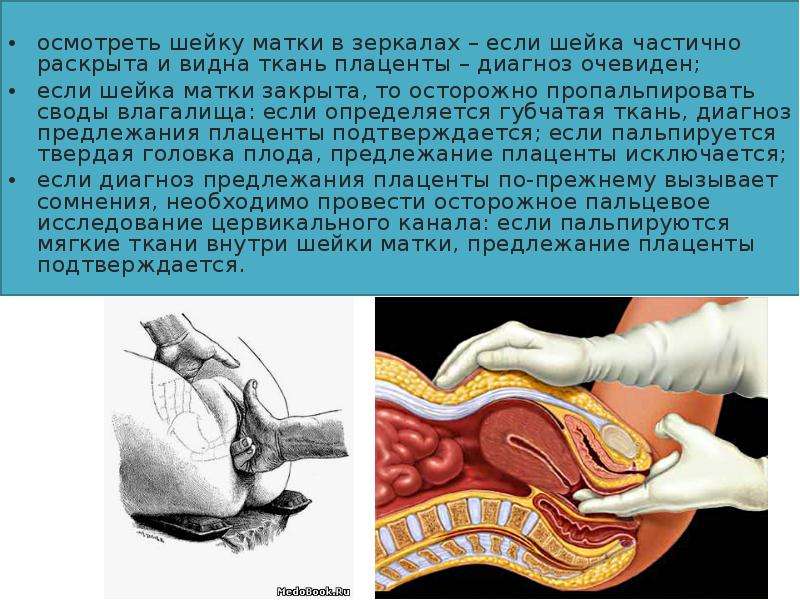

Содержание слайда: осмотреть шейку матки в зеркалах – если шейка частично раскрыта и видна ткань плаценты – диагноз очевиден;
если шейка матки закрыта, то осторожно пропальпировать своды влагалища: если определяется губчатая ткань, диагноз предлежания плаценты подтверждается; если пальпируется твердая головка плода, предлежание плаценты исключается;
если диагноз предлежания плаценты по-прежнему вызывает сомнения, необходимо провести осторожное пальцевое исследование цервикального канала: если пальпируются мягкие ткани внутри шейки матки, предлежание плаценты подтверждается.
№17 слайд


Содержание слайда: Лечебная тактика при предлежании плаценты:
Предлежание плаценты без кровотечения (плановая госпитализация)
Полное предлежание плаценты – абсолютное показание для родоразрешения путем операции кесарева сечения. Наиболее приемлемый срок проведения планового кесарева сечения для уменьшения риска рождения незрелого ребенка – 37 недель беременности.
Кесарево сечение проводится в нижнем маточном сегменте поперечным разрезом.
При неполном предлежании плаценты возможны роды через естественные родовые пути. В данном случае для прекращения или уменьшения степени кровопотери показана ранняя амниотомия, так как предлежащая головка прижимает край плаценты. Плановое родоразрешение проводится в стационаре 3-го уровня.
№18 слайд


Содержание слайда: Предлежание плаценты и кровотечение (экстренное родоразрешение)
Предлежание плаценты и кровотечение (экстренное родоразрешение)
1. Экстренная госпитализация в ближайшее родовспомогательное учреждение.
2. При продолжающемся кровотечении (более 250 мл) родоразрешить оперативным путем в экстренном порядке в ближайшем родовспомогательном учреждении. При сроке беременности до 34 недель родоразрешение проводить с вызовом неонатальной реанимационной бригады на себя.
3. При остановившемся кровотечении (при этом объем кровопотери менее 250 мл)
если плод живой и гестационный срок менее 34 недель – консервативная тактика (начать профилактику РДС плода глюкокортикоидами)
если плод живой и гестационный срок 34-37 недель – консервативная тактика;
если плод живой и доношенный – решение вопроса об оперативном родоразрешении;
если плод мертвый или с аномалиями развития, несовместимыми с жизнью, то при любом сроке гестации – подготовка к родоразрешению (при полном предлежании плаценты оперативным путем).
№19 слайд


Содержание слайда: Клинические признаки ПОНРП:
абдоминальный болевой синдром (от нерезко выраженных болей в животе до резких, сочетающихся с гипертонусом матки);
гипертонус матки вне и во время схватки, болезненность матки при пальпации (локальная или тотальная); при выраженной отслойке плаценты, локализованной по передней стенке матки, характерно локальное выпячивание, асимметрия матки;
кровотечение возникает чаще в третьем триместре беременности, в первом или втором периоде родов; кровотечение чаще внутреннее, реже наружное или смешанное (объем наружной кровопотери не соответствует тяжести состояния пациентки);
признаки страдания плода (беспокойное поведение плода вначале, а затем ослабление движений – до 3 в течение 1 часа);
при выраженной отслойке клинические проявления сочетанного шока.
№20 слайд


Содержание слайда: Причины ПОНРП
Раньше считали основной причиной механические факторы (травму живота, увеличение объема матки, а затем ее быстрое опорожнение (при многоводии, многоплодии, крупном или гигантском плоде), короткость пуповины, запоздалый разрыв плодного пузыря, дистрофические изменения эндометрия.
Изменения сосудов вследствие позднего токсикоза беременных, ГБ и заболеваний почек
иммунологический конфликт между материнским организмом и тканями фетоплацентарного комплекса, в результате чего наступает отторжение.
№21 слайд


Содержание слайда: Что видим макро- и микроскопически?
Макро: старая отслойка ФАСЕТКИ
острая отслойка СГУСТКИ КРОВИ
Микро: картина острых и подострых геморрагических инфарктов.
массивное отложение фибрина с закрытием просвета капилляров, пролиферативный эндартериит, разрыв децидуальных артерий.
№24 слайд


Содержание слайда: Любой случай антенатального кровотечения – показание для срочной госпитализации в ближайшее родовспомогательное учреждение (в сроке до 34 недель желательно в родовспомогательные учреждения третьего уровня).
Любой случай антенатального кровотечения – показание для срочной госпитализации в ближайшее родовспомогательное учреждение (в сроке до 34 недель желательно в родовспомогательные учреждения третьего уровня).
При любом кровотечении во второй половине беременности – влагалищное исследование проводится в условиях развернутой операционной.
№25 слайд


Содержание слайда: При наличии клиники ПОНРП - родоразрешить оперативным путем в экстренном порядке, при возможности – с предварительной амниотомией для снижения внутриматочного давления.
При наличии клиники ПОНРП - родоразрешить оперативным путем в экстренном порядке, при возможности – с предварительной амниотомией для снижения внутриматочного давления.
При ПОНРП, возникшей во втором периоде родов, или непрогрессирующей ПОНРП легкой степени возможны роды через естественные родовые пути с исключением использования утеротоников в I и во II периоде родов. В данном случае для уменьшения степени кровопотери и улучшения перинатального исхода целесообразно окончание родов путем наложения акушерских щипцов
№26 слайд


Содержание слайда: 3) РАЗРЫВ МАТКИ ВСЛЕДСТВИЕ ГИСТОПАТИЧЕСКИХ ИЗМЕНЕНИЙ МИОМЕТРИЯ
после операции кесарево сечение;
после резекции или иссечения трубного маточного угла при интерстициальной трубной беременности;
после консервативной миомэктомии со вскрытием полости матки;
после перфораций стенки матки во время проведения искусственного аборта или диагностических манипуляций на матке (гистероскопия, гистерография, зондирование полости матки).
№27 слайд


Содержание слайда: КЛИНИКА
наличие локальной болезненности матки при ее пальпации, наличие кровянистых выделений из половых путей, а также гипоксия плода.
Акушерская тактика основана на быстром родоразрешении путем операции кесарева сечения и последующей интраоперационно решаемой задачи – выбор объема операции (органосохраняющий или гистерэктомия).
№28 слайд


Содержание слайда: Основные причины акушерских кровотечений в родах в зависимости от периодов родового акта
предлежание плаценты, в т.ч. разрыв бокового синуса плаценты при ее низкой локализации;
ПОНРП;
разрыв матки вследствие гистопатических изменений миометрия или механического препятствия продвижению головки плода и перерастяжения нижнего маточного сегмента (при клинически узком тазе);
разрыв сосудов пуповины при ее прикреплении к плодным оболочкам или дополнительной дольке плаценты (insertio velamentosa), в т.ч. и при предлежании сосудов пуповины (vasa praevia);
эмболия околоплодными водами (ЭОВ).
№29 слайд


Содержание слайда: Эмболия околоплодными водами (ЭОВ)
Основные условия проникновения околоплодных вод в сосудистое русло матери:
наличие сообщения между амнионом и материнским сосудистым руслом,
повышение гидростатического давления в полости амниона по сравнению с давлением в венозном сосудистом русле матери
Возможные пути: через сосуды тела и шейки матки и через интервиллезные пространства;
№30 слайд


Содержание слайда: Причины проникновения околоплодных вод при разрыве плодных
оболочек:
чрезмерно сильная или дискоординированная родовая деятельность;
предлежание плаценты;
ПОНРП;
разрыв матки;
Во время выполнения кесарева сечения или ручного отделения плаценты;
несвоевременное излитие околоплодных вод; многоводие;
многоплодие;
крупный плод;
нерациональное применение родостимулирующей терапии;
№31 слайд


Содержание слайда: Ведущий симптомокомплекс клинической картины ЭОВ
Развитие анафилактического шока и острой сердечнососудистой и легочной недостаточности с нарастающими проявлениями отека легких, к которому достаточно быстро присоединяется коагулопатическое кровотечение, манифестирующее после опорожнения матки и сопровождающееся ее атонией;
№32 слайд


Содержание слайда: Принципы оказания неотложной помощи при ЭОВ
восстановление и обеспечение адекватных функций сердечно-сосудистой и дыхательной систем (ИВЛ, инфузионная терапия, сердечные гликозиды, кортикостероиды);
купирование анафилактическ ого шока;
предупреждение или коррекция геморрагических осложнений (кровотечение, развитие синдрома ДВС крови);
Осуществление быстрого и бережного родоразрешения (кесарево сечение, вакуум-экстракция плода или наложение акушерских щипцов) после выполнения неотложных лечебных мероприятий и уточнения акушерской ситуации.
№33 слайд


Содержание слайда: III период родов:
нарушения процессов отделения плаценты вследствие аномалий прикрепления плаценты: плотное прикрепление (placenta adhaerens) и приращение плаценты (placenta accreta, placenta increta, placenta percreta);
нарушения процессов выделения последа из матки (задержка рождения последа или его частей при отделившейся плаценте);
травмы мягких тканей родовых путей (шейки матки, влагалища, промежности);
коагулопатические кровотечения вследствие наследственных или приобретенных нарушений гемостаза.
№34 слайд


Содержание слайда: Аномалии прикрепления плаценты (плотное ее прикрепление или приращение)
чаще всего возникают вследствие частичной или полной атрофии губчатого слоя децидуальной оболочки, расположенной между плацентой и мышечным слоем матки по причине дистрофических структурно-морфологических изменений эндо- и миометрия после воспалительных заболеваний или операций на матке, или аномалии расположения плаценты.
№36 слайд


Содержание слайда: ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
осуществляется в процессе выполнения акушерской операции – ручного отделения плаценты и выделения последа, производимой в случае отсутствия признаков отделения плаценты в течение 30 минут после рождения плода или наличии патологической кровопотери в последовом периоде.
№37 слайд


Содержание слайда: В случае задержки рождения отделившегося последа (при наличии признаков отделения плаценты) по причине т.н. «ущемления» последа в нижнем отделе матки или области одного из трубных углов – показано применение наружных ручных методов Креде–Лазаревича, Абуладзе, Гентера, Роговина, Брандт–Эндрю – на фоне возможного применения спазмолитических препаратов (дротаверин (но-шпа® 40-80 мг), папаверина гидрохлорид (20-40 мг)).
№38 слайд


Содержание слайда: Основные методы профилактики акушерских кровотечений в последовом и раннем послеродовом периодах:
рациональное ведение родов, профилактика аномалий родовой деятельности;
в/в введение окситоцина 1,0 мл (5 ЕД) с последней потугой (при прорезывании головки плода);
в/в или в/м однократное (!) введение карбетоцина 1,0 мл – 100 мкг (пабал®) сразу после рождения плода (в группе высокого риска развития кровотечения);
рациональное ведение последового периода (активная или активно-выжидательная тактика);
своевременная диагностика и коррекция нарушений гемостаза;
своевременное опорожнение мочевого пузыря.
Скачать все slide презентации Акушерские кровотечения при беременности, в родах, и послеродовом периоде. Геморрагический шок и синдром ДВС одним архивом:
Похожие презентации
-
 Акушерские кровотечения при родах, последовом периоде
Акушерские кровотечения при родах, последовом периоде -
 Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия
Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия -
 Кровотечения в родах и послеродовом периоде
Кровотечения в родах и послеродовом периоде -
 Неотложная помощь при ДВС-синдроме
Неотложная помощь при ДВС-синдроме -
 ДВС-синдром. Тромбогеморрагический синдром
ДВС-синдром. Тромбогеморрагический синдром -
 Курение во время беременности как фактор риска неблагоприятных акушерских и неонатальных исходов
Курение во время беременности как фактор риска неблагоприятных акушерских и неонатальных исходов -
 Скачать презентацию Физиологические изменения при родах и после
Скачать презентацию Физиологические изменения при родах и после -
 Скачать презентацию Кровотечения и помощь при них
Скачать презентацию Кровотечения и помощь при них -
 Лечение инфекционных заболеваний при беременности
Лечение инфекционных заболеваний при беременности -
 Дифференциальная диагностика при синдроме желтухи
Дифференциальная диагностика при синдроме желтухи